Геморрой. Излечение без операции | Страница: 13
- Georgia
- Verdana
- Tahoma
- Symbol
- Arial
Настала пора ответить на эти вопросы решительно и громогласно, в стиле вождя мирового пролетариата: «Есть такие методы! Не надо медлить. Действуйте, пока не поздно!»
«Малоинвазивные» — слово гибридное, русско-латинское. Что означает слово «мало», отечественному читателю понятно без перевода. «Инвазивный» можно перевести как «повреждающий».
Таким образом, малоинвазивные методы — это способы лечения, характеризующиеся незначительным повреждающим воздействием.
Как и при иглотерапии, нанесенные опытной рукой нужным образом в нужное время, эти, так сказать, мини-травмы запускают те природные механизмы, которые помогают организму своими силами справиться с нарушениями, уже причиненными болезнью.
Малоинвазивные процедуры позволяют уменьшить размеры геморроидальных узлов и надежно закрепить их в подобающем положении.
Достигается это разными способами: действием химических веществ; высокой температурой или замораживанием; наконец, механически — перевязыванием или прошиванием геморроидальных узлов.
Метод, при котором используется химическое воздействие, называется склеротерапия. На русский язык слово «склеротерапия» можно перевести как «лечение сморщиванием». Склерозирующее вещество повреждает геморроидальную ткань, причем величина деструкции (разрушения) контролируется достаточно точно. Из-за того что объем поврежденного участка невелик — приблизительно 1–1,5 куб. сантиметра, — организм безболезненно избавится от него, заменив нежным рубцом. Приблизительно так же, как это происходит при каждом ушибе. Был «фонарь» под глазом, а через несколько дней бесследно пропал.
В настоящее время для склеротерапии применяют водные растворы тетрадицилсульфата. Эти лекарства вызывают разрушение кровеносных сосудов геморроидального узла и свертывание крови в них. Современные препараты, в отличие от применявшихся раньше масляных растворов, не приводят к сморщиванию — слизистая оболочка после лечения выглядит как новенькая.
Склеротерапия выполняется в амбулаторных условиях. Врач-проктолог через специальный прибор (аноскоп с осветителем) при помощи шприца вводит в толщу геморроидального узла нужное лекарство.
Очень важно, что при склеротерапии нет нужды в обезболивании — пациент не ощущает укола. Это происходит потому, что внутренние геморроидальные узлы находятся в так называемой «немой зоне» — там, где слизистая оболочка лишена болевой чувствительности.
Во избежание осложнений препарат вводится не более чем в два геморроидальных узла одновременно. Длится процедура в среднем не более 5–7 минут. Через неделю ее можно повторить — и все, этого достаточно. Лечение успешно закончено.
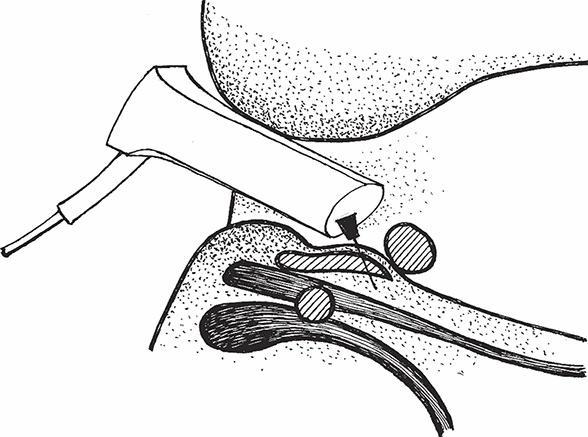
Рис. 9. Как делается склеротерапия
Склеротерапия наиболее эффективна при кровотечениях из геморроидальных узлов. Она может применяться как самостоятельный метод лечения кровоточащего геморроя первой стадии, а в сочетании с другими малоинвазивными процедурами — при более поздних стадиях болезни.
Криодеструкция геморроидальных узлов
Благотворное влияние холода при остром геморрое известно с незапамятных времен. Холодную воду и лед для уменьшения боли и отека применяли во все времена: и в античную эпоху, и в Средневековье, и в Новое время.
Продолжают пользоваться льдом и холодными примочками и в XXI веке. Время от времени появляются более или менее удачные конструкции готовых к употреблению герметичных контейнеров многоразового пользования, в которых содержится вода.
Изобретатели и производители этих новинок надеются, что в каждой благополучной семье такие контейнеры будут храниться в морозильных камерах холодильников. На всякий случай — вдруг понадобятся.
Двадцать с лишним лет тому назад появление криозондов (устройств, в которых циркулирует сжиженный воздух или азот — жидкости с температурой минус 120–160°) вызвало кратковременный, но бурный интерес к разрушению геморроидальных узлов замораживанием — криодеструкции.
Этот бум прекратился достаточно быстро, так как язвы, возникавшие после отторжения омертвевших узлов, заживали дольше, чем раны после геморроидэктомии. И все это время больного беспокоили обильные малоприятные слизисто-гнойные выделения из заднего прохода. Кроме того, деформация анального канала после криодеструкции существенно нарушала процесс опорожнения кишки.
Термические малоинвазивные процедуры
Прижигание геморроидальных узлов так, как это делал Гиппократ (раскаленным железом под вопли пациента, бьющегося в руках дюжих помощников), малоинвазивным вмешательством никак не назвать. Однако идея этой процедуры не оставляла врачей и во все последующие века. Успешно осуществить ее позволили достижения технического прогресса.
Когда появились волоконная оптика и световоды, отпала необходимость выворачивать задний проход наизнанку. Теперь для того, чтобы подобраться к каждому узлу и тщательно рассмотреть анальный канал в подробностях, достаточно ввести в задний проход аноскоп с подсветкой.
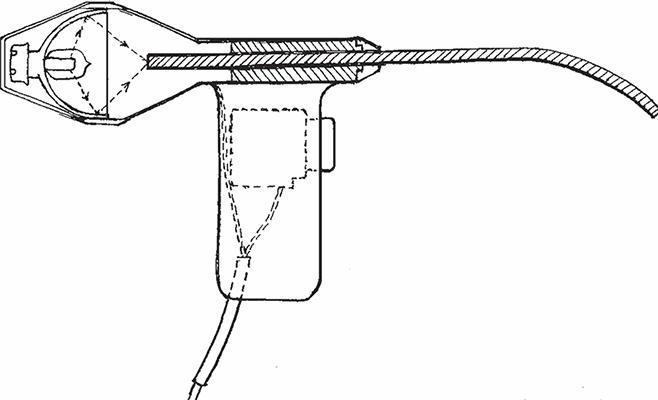
Рис. 10. Аппарат для инфракрасной коагуляции
Разрушение (по сути высушивание) геморроидальной ткани стало осуществляться либо аппаратами, генерирующими высокочастотные электромагнитные колебания, либо лазерными устройствами. Однако широкого распространения эти методы (диатермия и лазерная деструкция) не получили из-за потенциальной опасности электротравмы для пациента и врача, дороговизны оборудования и сложностей его обслуживания.
Гораздо чаще в проктологических кабинетах можно встретить инфракрасные коагуляторы. Иногда, наверное, для внушительности их называют «лазерными пистолетами». Никакого отношения к лазерным приборам эти устройства не имеют. И это, друзья мои, совсем неплохо!
Прибор для фотокоагуляции (так еще называют инфракрасную коагуляцию) прост и безопасен.
Сфокусированный позолоченным отражателем световой поток от галогеновой лампы направляется в световод. Через аноскоп наконечник световода подводится к геморроидальному узлу. Светофильтр поглощает бо́льшую часть светового излучения, преимущественно жесткую, оставляя не воспринимаемые глазом инфракрасные лучи, что уменьшает опасность для глаз врача.
Тепловая энергия отфильтрованного светового потока, состоящего главным образом из инфракрасных лучей, нагревает рабочую поверхность прибора до 60–80°. Такие невысокие температуры позволяют надежно контролировать глубину сваривания (коагуляции) поверхности геморроидального узла. Ручной переключатель дает возможность дозировать длительность каждого импульса от 0,5 до 3 секунд и обеспечивать глубину коагуляции до от 0,5 до 3–4 мм.