Путь здоровья | Страница: 30
- Georgia
- Verdana
- Tahoma
- Symbol
- Arial
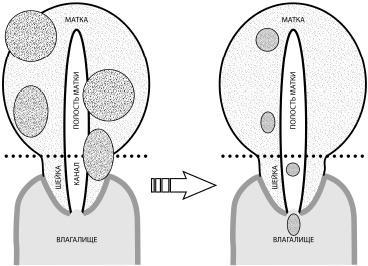
Рис. 13. Миома матки до и после ЭМА
ВОПРОС 4.
БОЛЕЗНИ МОЛОЧНЫХ ЖЕЛЕЗ: ПОЧЕМУ ВОЗНИКАЮТ И ЧТО ДЕЛАТЬ?
Женская грудь – это гормонально ориентированный орган. В молочных железах находятся рецепторы к половым гормонам, что делает грудь восприимчивой ко всем гормональным изменениям, происходящим в организме, включая беременность, предменструальный синдром, лактацию, климакс. Это требует особого отношения и повышенного внимания к молочным железам.
Самообследование: 6 этапов
Согласно рекомендациям ВОЗ, самообследование молочных желез рекомендуется проводить 1 раз в месяц сразу после менструации. Женщины в постменопаузе могут выбрать любой день месяца.
1. Проведите осмотр своих молочных желез перед зеркалом – сначала с опущенными, затем с поднятыми руками; обращайте внимание на наличие следующих изменений:
● формы и размера одной из молочных желез;
● втяжение или выбухание участков кожи;
● втяжение соска;
● уменьшение размера ареолы;
● корочки на соске;
● выделения из сосков: желтоватые, кровянистые.
2. Исследование своих молочных желез следует осуществлять в положении лежа на спине. Под лопатку обследуемой стороны подложить подушечку, чтобы грудная клетка была слегка приподнята.
3. Ощупывайте каждую молочную железу противоположной рукой. Исследование проводите нежно, начиная от соска, продвигаясь кнаружи, во всех направлениях, постепенно исследуя всю железу.
4. Обращайте внимание на наличие узлов, уплотнений или других изменений в структуре ткани молочной железы или в толще кожи.
5. Далее следует прощупать подмышечные и надключичные области – места расположения лимфатических узлов. Именно они, уплотняясь, первыми реагируют на изменения в молочных железах. Увеличенные лимфатические узлы будут пальпироваться как небольшие горошины тугоэластической консистенции.
6. Затем, умеренно сдавив ареолу, проверьте, нет ли выделений из соска.
Сигналы тревоги
В результате гормональных нарушений, происходящих у женщин после аборта, тяжелых стрессов, а также у нерожавших или не кормивших грудью дам, могут возникнуть изменения в молочных железах. Признаками имеющейся патологии молочных желез являются:
● наличие уплотнений или опухолевидных образований в одной или обеих молочных железах;
● выделения из соска любого характера, не связанные с беременностью или лактацией;
● эрозии, корочки, чешуйки, изъязвления в области соска, ареолы;
● беспричинно возникающая деформация, отек, увеличение или уменьшение размеров молочной железы;
● увеличение подмышечных или надключичных лимфоузлов.
Нередко женщины игнорируют эти симптомы, ошибочно полагая, что боль и отечность перед менструацией – это норма. Это не так. В норме грудь болеть не должна ни при каких обстоятельствах. Если вы обнаружили у себя какие-либо из вышеперечисленных признаков, обращайтесь к врачу незамедлительно.
Как не пропустить рак?
Обследование молочных желез проводит врач-маммолог. Основными методами диагностики, позволяющими получить наиболее полную картину состояния молочных желез, являются:
● УЗИ;
● маммография (рентгенологическое исследование).
При отсутствии жалоб маммография проводится женщинам от 35 до 50 лет раз в 2 года, после 50 лет – ежегодно. Если кто-то в роду из женщин перенес рак молочных желез, то обследование следует выполнять 1 раз в год.
ВОПРОС: Здравствуйте! Сегодня сделала УЗИ молочных желез. Вот результат: при исследовании молочной железы (МЖ) кожа и подкожная жировая клетчатка не изменена. Структура МЖ представлена жировой, фиброзной и железистой тканью. В структуре молочных желез преобладает железистая ткань. Структура МЖ не соответствует возрасту. Эхоструктура железистой ткани мелкосетчатого типа строения, умеренно диффузно неравномерно повышенной эхогенности. Справа дополнительных объемных образований не выявлено. Слева в верхнем наружном квадрате определяется жировая долька 12х8мм. Млечные протоки не расширены. Лимфатические узлы не определяются. Заключение: эхо-признаки дисфункциональных изменений структуры МЖ (много железистой ткани), диффузной фиброзно-кистозной мастопатии умеренно выраженной. Что делать дальше? Может, нужно сдать какие-то анализы? Срочно удалять или просто наблюдать? Насколько это опасно? Что категорически нельзя делать (загорать, ходить в сауну, пить контрацептивы?). Я лет 6 принимала гормональные препараты, сейчас ничего не пью уже больше года. Спасибо заранее за ответ! Очень надеюсь на помощь!
Лечение мастопатии проводится под наблюдением врача-маммолога. Гормональная терапия, назначенная гинекологом, не противопоказана при мастопатии.
Все указанные мероприятия направлены на профилактику рака молочных желез – наиболее частой формы рака, развивающегося у женщин. Данная патология по частоте занимает второе место после рака легких среди всех онкологических заболеваний в популяции, включая мужское население.
Интересный факт: молочная железа есть и у мужчин, только у них она значительно меньше. Рак молочной железы иногда встречается и у сильной половины человечества.
Среди факторов риска развития рака молочных желез отмечают:
● отсутствие беременностей и родов;
● первые роды после 30 лет;
● раннее наступление менструаций – до 12 лет;
● поздняя менопауза – после 55 лет;
● отягощенный семейный анамнез (онкозаболевания у родственников);
● злокачественные образования женских половых органов;
● ожирение;
● сахарный диабет;
● непрерывное употребление гормонов с целью контрацепции или лечения – более 10 лет.
Ранее считалось, что искусственное увеличение груди за счет введения различных имплантатов способствует развитию рака груди. Сейчас доказано, что современные силиконовые имплантаты не провоцируют клеточный рост и не увеличивают риск заболеваемости раком молочных желез.
В настоящее время применяется комплексное лечение рака молочных желез: операция, гормональная терапия, химиотерапия и/или лучевая терапия. Выбор метода лечения завит от возраста, размера и стадии распространения опухоли.
На исход лечения влияет то, на какой стадии заболевания оно начато. Чем меньше стадия рака молочной железы на момент постановки диагноза, тем лучше будет прогноз. Очень важным фактором, влияющим на исход, является состояние лимфатических узлов и отсутствие метастазов.