Полный медицинский справочник диагностики | Страница: 32
- Georgia
- Verdana
- Tahoma
- Symbol
- Arial
4) болезней костей и суставов (спондилита, радикулита, переломов ребер, синдрома шейных ребер и передней лестничной мышцы, артрита плечевого сустава, бурсита плечевого сустава, синдрома плеча и руки, боли в груди после инфаркта, синдрома болезненности мечевидного отростка);
5) заболеваний центральной нервной системы (грыжевого выпячивания межпозвоночного диска в шейном отделе, опухолей спинного мозга, опоясывающего лишая, неврита плечевого сплетения, повышенной возбудимости сонного синуса, табетического криза);
6) прочих заболеваний (прекоматозного состояния при диабете, неврозов, страхов, симуляций, анемий, заболеваний щитовидной железы, сердечной мигрени, повышенной чувствительности к кофеину и т. д.).
В настоящее время группируют заболевания, сопровождающиеся болевыми ощущениями в области сердца следующим образом:
1) заболевания периферической нервной системы (шейно-плечевые радикулиты различной этиологии, симпатальгии и межреберная невралгия, шейно-плечевой плексит, раздражения нервных сплетений и стволов зоны С 5— D 6);
2) патология ребер;
3) заболевания пищеварительного аппарата, вызывающие либо смещение сердца, либо боли, имитирующие стенокардию;
4) заболевания легких, плевры, средостения;
5) воспалительные заболевания сердца;
6) хронический тонзиллит;
7) синдром передней грудной стенки.
Отдельно рассматривают неврозы сердца (пубертатное сердце, кардиофобию и др.) и климактерическую кардиопатию.
Кардиалгии могут развиться при гипоталамических расстройствах, гипервентиляционном синдроме, при неврозах, климактерической кардиопатии. Вместе с тем автор подчеркивает, что во всех этих случаях необходима тщательная дифференциальная диагностика, так как ИБС может сочетаться с этими нарушениями и привести к инфаркту миокарда. Патогенез боли при этих заболеваниях сходен с патогенезом боли при ИБС.
Другие же заболевания не имеют общих с ИБС механизмов и напоминают ее только наличием болевого синдрома. К ним можно отнести межреберные невралгии, мышечную и костную боль, аневризму аорты, заболевания пищевода, грыжи пищеводного отверстия, тонзиллогенные миокардиодистрофии, инфекционно-аллергические миокардиты, «патологическое спортивное сердце» и сердечно-сосудистые неврозы.
Описанные рефлекторные формы грудной жабы, скорее всего, развиваются на фоне пораженных венечных артерий сердца, и рефлексы с пораженного желчного пузыря, желудка и так далее только способствуют развитию обычной формы коронарной недостаточности. Как правило, как бы ни были выражены рефлекторные воздействия со стороны других измененных органов при интактных (неизмененных) венечных сосудах сердца, они не приводят к развитию приступов грудной жабы.
Клиническая характеристика боли в области грудной клетки и сердца при различных заболеваниях
Ишемическая болезнь сердца
Среди заболеваний сердечно-сосудистой системы, проявляющихся болевым синдромом в области груди и сердца, ишемическая (коронарная) болезнь сердца (ИБС) занимает доминирующее положение.
Общепринято, что в основе ИБС лежит атеросклеротическое сужение коронарных артерий сердца, ограничивающее кровоснабжение миокарда и способствующее возникновению коронаротромбозов (рис. 5).
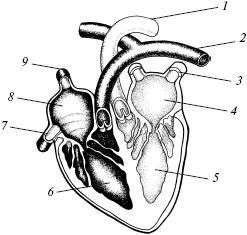
Рис. 5. Сердце: 1 — аорта; 2 — легочная артерия; 3 — легочные вены; 4 — левое предсердие; 5 — левый желудочек; 6 — правый желудочек; 7 — нижняя полая вена; 8 — правое предсердие; 9 — верхняя полая вена
Клиническая форма. Согласно рекомендации рабочей группы экспертов ВОЗ (1979 г.), различают 5 классов, или форм, ИБС.
1. Первичная остановка кровообращения.
2. Стенокардия:
1) напряжения:
а) впервые возникшая;
б) стабильная;
в) прогрессирующая;
2) покоя (спонтанная) — особая форма стенокардии.
3. Инфаркт миокарда:
1) острый инфаркт миокарда:
а) определенный;
б) возможный;
2) перенесенный инфаркт миокарда.
4. Сердечная недостаточность.
5. Аритмия.
Стенокардия
Стенокардия — грудная жаба, одна из форм ИБС (ишемической болезни сердца).
Этиология, патогенез стенокардии. Основной причиной развития стенокардии является атеросклероз коронарных артерий (артерий, снабжающих кровью сердечную мышцу).
Кроме того, существуют факторы, способствующие развитию ИБС и приступов стенокардии. Это так называемые факторы риска (их более 30):
1) повышенный уровень холестерина в крови;
2) повышенное артериальное давление;
3) курение;
4) избыточный вес;
5) сахарный диабет;
6) малоподвижный образ жизни;
7) нервно-психическое перенапряжение;
8) другое.
Особенно опасно сочетание нескольких факторов риска, так как при этом вероятность заболевания возрастает в несколько раз.
Стенокардия наблюдается при атеросклерозе венечных артерий сердца, спазме венечных в основном склерозированных артерий, закупорке венечных артерий тромбом или, реже, эмболом, острых и хронических воспалительных процессах венечных артерий, сдавлении или ранении венечных артерий, резком понижении диастолического давления, резко учащенной деятельности сердца и т. д.
Стенокардия рефлекторного характера бывает при желчнокаменной болезни, язвенной болезни желудка и двенадцатиперстной кишки, плеврите, почечно-каменной болезни и т. д. Описаны случаи условно-рефлекторной стенокардии.
Большое значение в патогенезе стенокардии имеет нарушение сердечной деятельности в результате больших психоэмоциональных напряжений, главным образом отрицательного характера (испуга, горя и т. д.), гораздо реже — положительного (внезапной радости и т. д.).
Имеет немаловажное значение как само эмоциональное переживание, его насыщенность, так и его длительность.
Клинические формы. Существует множество различных классификаций стенокардии.
Выделяют следующие клинико-патологические факторы стенокардии.
1. Собственно коронарные:
1) коронарносклеротические;
2) коронарные.
2. Рефлекторные:
1) висцерокоронарные:
а) с желчного пузыря и желчевыводящих путей;