Полный медицинский справочник диагностики | Страница: 48
- Georgia
- Verdana
- Tahoma
- Symbol
- Arial
Такая почечная колика с гастроинтестинальным синдромом наблюдается чаще при камнях мочеточников и очень трудно диагностируется.
От перечисленных заболеваний органов пищеварения почечную колику с гастроинтестинальным синдромом позволяют отличить следующие признаки: внезапное начало и окончание, беспокойное поведение больных, отсутствие нарастания тяжести клинических проявлений во время приступа и др.
Геморрагический васкулит
Симптомы. При абдоминальной форме геморрагического васкулита наблюдается схваткообразная боль в животе, напоминающая кишечную колику.
Локализуется она преимущественно в околопупочной области, сопровождается кровавой рвотой, иногда с кишечным кровотечением, геморрагией (табл. 7).
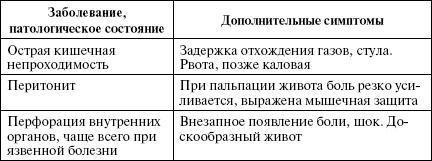
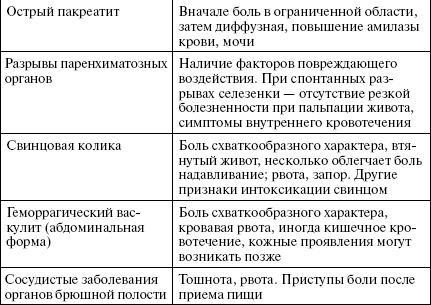
Таблица 7
Дополнительные критерии абдоминального синдрома
Ревматизм
Описаны случаи развития абдоминального синдрома у больных ревматизмом.
Симптомы. При этом резкая боль в животе может быть обусловлена перитонитом, являющимся частью ревматического полисерозита. Боль чаще летучего, нестойкого характера.
Тиреотоксикоз
Тиреотоксикоз может протекать с сильной болью в животе, диспепсическими расстройствами и, таким образом, симулировать острые заболевания органов брюшной полости.
Мезоаденит (воспаление лимфатических узлов тонкого кишечника)
Боль в животе при мезоадените может быть причиной ошибочного диагноза острого аппендицита, реже холецистита, острой кишечной непроходимости. При мезоадените обращает на себя внимание несоответствие сильной боли в животе общему удовлетворительному состоянию больных. В отдельных слу чаях боль в животе во время движения усиливается, живот становится напряженным, болезненным при пальпации, появляется слабо выраженный симптом раздражения брюшины, у больных повышается температура.
Брюшная жаба
Брюшная жаба — приступ ишемической боли в области живота в момент наибольшей функциональной активности органов пищеварения, возникающей вследствие несоответствия между повышенной их потребностью в доставке крови и возможностями сосудистого русла.
Наиболее выражена брюшная жаба при тромбоэмболии мезентериальных сосудов. В основе ее возникновения лежит атеросклероз.
Симптомы. Основные клинические симптомы брюшной жабы: боль, диспепсические явления, дисфункция кишок, прогрессирующее нарушение питания, появление сосудистых шумов в надчревной области.
При выраженном приступе брюшной жабы обычно появляется резкая судорожная (жгучая, режущая) боль в животе (главным образом в надчревной области).
Боль возникает на высоте пищеварения и продолжается 1–3 ч. Иногда боль настолько интенсивна, что больной кратковременно теряет сознание в связи с рефлекторным спазмом мозговых артерий.
Боль может быть и кратковременной (от 1–2 до 15–20 мин). Она не связана с физическим напряжением, локализуется в области живота, обычно прекращается после приема нитроглицерина.
Острые инфекционные заболевания
Болью в животе сопровождаются различные острые инфекционные заболевания: пищевые токсикоинфекции, дизентерия, сальмонеллез, иерсиниоз, вирусный гепатит и т. д.
Для диагностики этого синдрома используют дополнительные данные (анамнестические, данные объективного исследования и инструментальных и лабораторных методов исследования). Не следует заниматься самодиагностикой и самолечением, если у вас нет достаточной компетенции в этом вопросе. Необходима срочная консультация специалиста, так как за незначительными, казалось бы, симптомами могут скрываться серьезные осложнения.
Лечение боли в животе
Лечение боли в животе при различных заболеваниях традиционными методами
Важную роль в лечении заболеваний желудочно-кишечного тракта, сопровождающихся болевым синдромом, играет диетическое питание, которое способно само оказывать лечебное воздействие на болезненный процесс и усиливать действие других видов лечения.
Гастрит
Лечение гастрита зависит от состояния больного с учетом прежде всего морфологического варианта заболевания и уровня кислотной продукции.
При остром (катаральном) гастрите в легких случаях достаточно удалить содержимое желудка, вызвав рвоту. Для этого больному дают выпить несколько стаканов теплой воды или раствора питьевой соды и поголодать 1–2 дня. В тяжелых случаях больным рекомендуется постельный режим, и лечение следует начать с промывания желудка через зонд теплой водой с 0,5 %-ным раствором соды или физиологическим раствором. Рекомендуется обильное питье. После 1–2 голодных дней с большим количеством несладкого чая, настоя шиповника, теплого щелочного питья (боржоми или славяновской минеральной воды) в диету включают жидкую пищу (слизистые супы, нежирный куриный бульон, кефир), затем дают жидкие каши (манную, овсяную, рисовую), кисели, яйцо всмятку, яблочное пюре, протертое мясо.
В период обострения хронического гастрита, когда появляются болевые ощущения, большое значение имеет принцип механического, химического и термического щажения. Применяют дробное питание (5–6 раз). При этом учитывают состояние кислотообразующей функции желудка.
При гастрите с повышенной или сохраненной кислотностью рекомендуют стол № 1. Из рациона исключают продукты, возбуждающие секрецию соляной кислоты и раздражающие слизистую оболочку — крепкие бульоны (грибные, мясные, рыбные), копчености, жареную пищу, специи (чеснок, лук, перец и др.), маринады, соленья, кофе, крепкий чай, алкогольные напитки, газированную воду.
Рекомендуются отварные мясо и рыба, яйцо всмятку, макаронные изделия, каши, черствый белый хлеб, молочные супы. Овощи тушат или готовят в виде пюре и паровых суфле. Разрешаются также кисели, муссы, желе, печеные яблоки, какао с молоком, слабый чай.
При гастрите с секреторной недостаточностью назначают стол № 2. Пища должна быть разнообразной по составу, полноценной и содержать продукты, стимулирующие секреторную функцию и улучшающие аппетит.
Рекомендуют супы на обезжиренном рыбном или мясном бульоне, укроп, петрушку, вымоченную сельдь, нежирную рыбу и мясо. Разрешается черствый ржаной хлеб (при его переносимости), тушеные и вареные овощи, каши на воде или с добавлением молока или яйца всмятку, неострые сорта сыра, фруктовые и овощные соки, кисломолочные продукты (кефир, простокваша), творог (свежий или в виде запеканки, пудинга).