Карманный справочник медицинских анализов | Страница: 11
- Georgia
- Verdana
- Tahoma
- Symbol
- Arial
Медицина прошлого использовала кровь без какого-либо научного обоснования, но само направление мысли о замене, переливании крови заслуживает внимания.
Первое в истории медицины успешное переливание крови было осуществлено в 1667 г. во Франции Жак-Батистом Дени (ставшим впоследствии профессором медицины) и хирургом Эфферезом. Шестнадцатилетнему юноше было перелито 250 мл крови ягненка. Переливание оказалось успешным, больной поправился.
В XVII веке в Европе было сделано около 20 подобных переливаний крови, многие оказались неудачными. Властями и церковью переливание крови от животного человеку было запрещено. Один из противников метода писал, что «…телячья кровь, перелитая в вены человеку, может сообщить ему все черты, свойственные скотине, – тупость и скотские наклонности».
Позднее, когда практиковались гемотрансфузии от человека человеку, один из петербургских профессоров зло замечал: «.для переливания крови необходимо иметь трех баранов: одного, от которого переливают, другого, которому переливают, и третьего, который переливает».
Первое переливание крови человеку от человека осуществил английский профессор акушерства и гинекологии Дж. Бланделл (1819). Он произвел переливание крови роженице, умиравшей от кровопотери. В 1830 и 1832 гг. подобные операции были проведены в России акушером-педиатром С. Ф. Хотовицким и акушером Г. С. Вольфом. Но не все переливания крови заканчивались выздоровлением, многие больные погибали по непонятным для врачей причинам. Медицина вплотную подошла к выяснению причин несовместимости человеческой крови.
Величайшее открытие в этой области сделал австрийский ученый К. Ландштейнер. Экспериментальные исследования 1900–1907 гг. позволили выявить группы крови человека, после чего появилась возможность избежать смертельных осложнений, связанных с переливанием несовместимой крови.
Тогда было широко распространено учение об иммунитете, согласно которому при попадании в организм чужеродных белков (антигенов) происходит образование защитных веществ (антител) с последующей фиксацией, склеиванием и уничтожением антигенов.
Оказалось, что склеивание (агглютинация) эритроцитов перелитой крови и есть одно из проявлений иммунитета – защиты организма от проникновения чужеродных белков.
К. Ландштейнер предположил, а затем доказал наличие двух реагирующих веществ в эритроцитах и двух, способных вступать с ними в контакт, – в плазме. Вещества, содержащиеся в эритроцитах, оказались антигенами (изоагглютиногенами) А и В, а вещества плазмы или сыворотки, вступающие с ними в контакт и вызывающие агглютинацию, – антителами (изоагглютининами) α и β.
При встрече «одноименных» антигенов и антител (например, А и α, В и β) происходит склеивание эритроцитов. Значит, в крови каждого человека должны содержаться такие агглютиногены, которые не склеивались бы агглютининами собственной плазмы.
В результате многочисленных опытов с кровью in vitro (в пробирках) и оценки возможных комбинаций К. Ландштейнер установил, что всех людей в зависимости от свойств крови можно разделить на три группы. Чуть позднее (1906) чешский ученый Ян Янский выделил четвертую группу крови и дал всем группам обозначения, существующие и в настоящее время. Следует заметить, что Ян Янский был психиатром и свое открытие сделал при изучении крови больных, считая, что причина психических заболеваний – в свойствах крови.
Первая группа имеет обозначение I 0 α β, то есть у людей этой группы нет агглютиногенов (0), а в плазме содержатся агглютинины α и β. Кровь первой группы может быть перелита людям с любой группой крови, поэтому лица с первой группой названы универсальными донорами (слово «донор» происходит от donare – дарить).
Вторая группа имеет формулу II A β, то есть эритроциты данной группы содержат агглютиноген А, а плазма – агглютинин β.
В третьей группе (III B α) эритроциты содержат агглютиноген В, плазма – агглютинин α.
В эритроцитах четвертой группы (IV АВ0) присутствуют оба агглютиногена (А и В), но в плазме нет агглютининов, способных склеивать чужие эритроциты. Людям, имеющим четвертую группу крови, можно переливать кровь любой группы, поэтому их называют универсальными реципиентами.
Лучше всего переливать кровь идентичной группы, но в исключительных случаях кровь первой группы может быть перелита лицам с любой группой крови, реакции несовместимости не будет. Кровь второй группы совместима со второй и четвертой группами, третья – с третьей и четвертой. Кровь четвертой группы может быть перелита только лицам, имеющим четвертую группу крови.
Возможные варианты совместимости крови изображены на схеме (рис. 1).
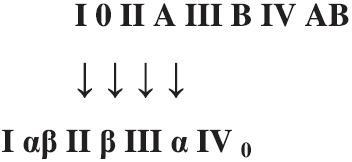
Рис. 1. Варианты совместимости групп крови
В 1930 г. за открытие групп крови К. Ландштнейнеру была вручена Нобелевская премия. На торжественной церемонии вручения он высказал предположение, что открытие новых антигенов в клетках человека будет продолжаться до тех пор, пока исследователи не убедятся, что на земле нет двух совершенно тождественных в антигенном отношении людей (кроме однояйцевых близнецов).
В 1940 г. К. Ландштейнер и А. Винер обнаружили в эритроцитах человека новый антиген, названный ими резус-фактором (Rh), поскольку он был найден в эритроцитах обезьян породы маккакус-резус.
Примерно у 85 % людей в эритроцитах содержится этот фактор – они называются резус-положительными (Rh+), а у остальных 15 % резус-фактор отсутствует, их относят к резус-отрицательным (Rh-).
Оказалось, что резус-фактор не связан с групповой принадлежностью крови. Люди, имеющие любую группу крови, могут быть и резус-положительными, и резус-отрицательными.
После открытия резус-фактора выяснились причины редких осложнений при переливании правильно подобранной одногруппной крови: они вызваны несовпадением резус-фактора. При переливании резус-положительной крови резус-отрицательному больному в крови последнего на антиген Rh+ вырабатываются антитела, которые на повторное переливание такой же крови отвечают склеиванием и разрушением эритроцитов донора. Поэтому больным с резус-отрицательной кровью переливают кровь от резус-отрицательных доноров.
Разницей в резус-принадлежности матери и плода объясняется и тяжелое заболевание – гемолитическая желтуха новорожденных. Она возникает, когда будущий ребенок унаследует Rh+ фактор от резус-положительного отца, при этом мать – резус-отрицательна.
Эритроциты плода с резус-положительным фактором проникают через плаценту в кровь матери и в ее организме начинают вырабатываться резус-антитела. Последние, попадая в кровь плода, разрушают его эритроциты. Между плодом и материнским организмом возникает резус-конфликт. Ребенок погибает в утробе матери или же рождается тяжело больным: с желтухой, вызванной распадом эритроцитов, анемией (малокровием).