Госпитальная терапия. Конспект лекций | Страница: 3
- Georgia
- Verdana
- Tahoma
- Symbol
- Arial
Таблица 2
Критерии ревматизма

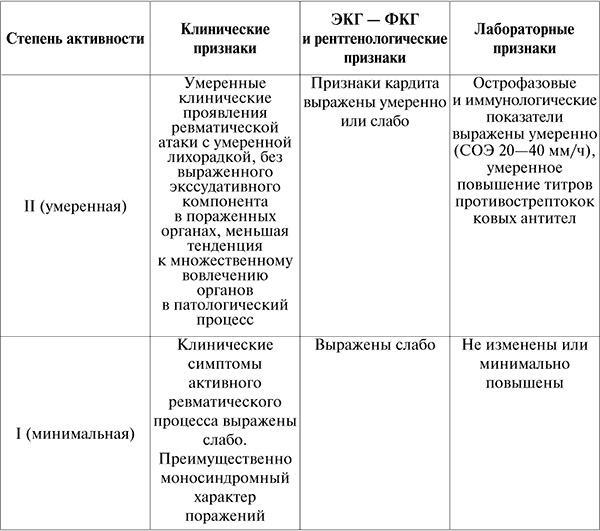
Таблица 3
Степени ревматизма

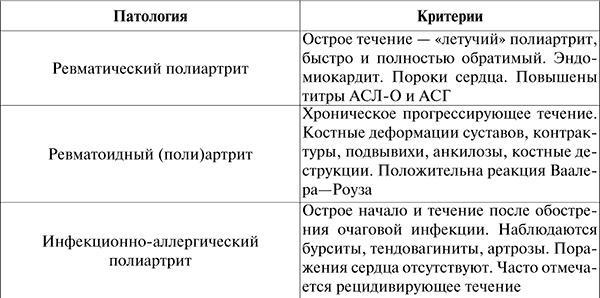
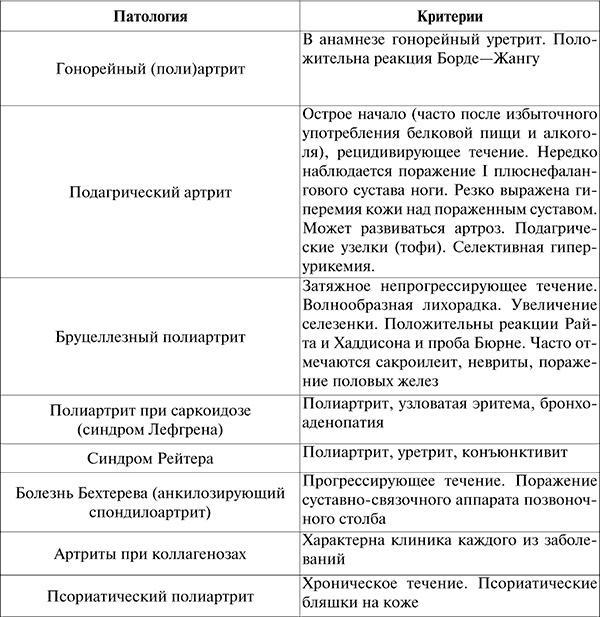
Дифференциальная диагностика. Ревматический полиартрит необходимо дифференцировать с неревматическими (см. табл. 4).
Таблица 4
Ревматические и неревматические полиартриты
Подозрительны в отношении ревматизма следующие заболевания и симптомы:
1) эндокардит;
2) миокардит;
3) перикардит;
4) пороки сердца;
5) нарушения ритма и проводимости;
6) острая и хроническая недостаточность сердца;
7) длительный субфебрилитет;
8) узловатая эритема;
9) кольцевидная эритема;
10) подкожные узелки;
11) острый аллергический полиартрит;
12) хорея.
Ни один из перечисленных выше клинических синдромов не является специфическим для этого заболевания. Лишь сочетание патологии сердца хотя бы с одним внекардиальным основным признаком ревматизма дает основание заподозрить ревматизм.
Распознавание собственно ревмокардита осуществляется на основании таких симптомов, как одышка и сердцебиение, повышенная утомляемость, боль в области сердца и нарушение ритма сердечных сокращений, шумы, иногда ритм галопа и ослабление I тона. Большое значение в диагностике ревмокардита играет выявление патологии на ЭКГ. При ревматизме она обусловлена миокардитом, перикардитом и пороками сердца. Динамическое наблюдение позволяет отличить необратимые изменения, характерные для гипертрофии различных отделов сердца при пороках, от преходящих, свидетельствующих о текущем воспалительном процессе.
Лечение. Положительному эффекту при лечении, а также предупреждение развития порока сердца способствует в ранняя диагностика и проведение индивидуального лечения, которое основано на оценке вида течения, активности патологического процесса, степени выраженности кардита, варианта клапанного порока сердца. Имеют значение состояние миокарда, других тканей и органов, профессия больного и др.
Таким образом, весь комплекс лечения ревматизма складывается из противомикробной и противовоспалительной терапии, мероприятий, которые направлены на восстановление иммунологического гомеостаза. Рекомендуются использование рационального сбалансированного питания, направленность на адаптацию к физическим нагрузкам, подготовка к трудовой деятельности, своевременное оперативное лечение пациентов со сложными пороками сердца. Всем пациентам во время активной фазы ревматизма показан пенициллин (1 200 000—1 500 000 ЕД на 6 приемов в день, каждые 4 ч), оказывающий бактерицидное действие на все типы А-стрептококка. Курс лечения – 2 недели в период активной фазы ревматизма, в дальнейшем требуется перевод на пролонгированный препарат бициллин-5 (1 500 000 ЕД). При непереносимости пенициллина можно назначать эритромицин по 250 мг 4 раза в день.
Препаратами с противовоспалительным эффектом, которые применяются в современном лечении активной фазы ревматизма, являются глюкокортикостероиды, салициловые, индольные производные, дериваты фенилуксусной кислоты и др.
Преднизолон применяется по 20–30 мг в день (в течение 2 недель, затем доза снижается на 2,5–5 мг каждые 5–7 дней, всего на курс 1,5–2 месяца) при первичном и возвратном с III и II степенью активности процесса ревмокардите, при полисерозитах и хорее, при развитии сердечной недостаточности вследствие активного кардита. В последнем случае предпочтителен триамцинолон в дозе 12–16 мг в день, так как он обладает небольшой способностью нарушать электролитный баланс.
Кортикоидные средства влияют на водно-солевой обмен, поэтому при лечении должны использоваться хлорид калия по 3–4 г/сутки, панангин и иные, при задержке жидкости – антагонисты альдостерона (верошпирон до 6–8 таблеток в день), мочегонные (лазикс по 40–80 мг/сутки, фуросемид по 40–80 мг/сутки и др.), при эйфории – транквилизаторы и др.
Широко применяются при ревматизме и нестероидные противовоспалительные препараты: средние дозы ацетилсалициловой кислоты – 3–4 г в день, реже 5 г в день и более. Показания к применению салицилатов:
1) минимальная степень активности, небольшой выраженности кардит, в основном миокардит;
2) длительное лечение ревматизма, подозрение на латентное течение;
3) затяжное лечение при уменьшении активности течения процесса и прекращении использования кортикостероидов, а также после завершения лечения в стационаре;
4) возвратный ревмокардит, протекающий на фоне тяжелых пороков сердца и недостаточности кровообращения, так как салицилаты не способны задерживать жидкость, предупреждают образование тромбов, являются стимуляторами дыхательного центра;
5) снижение вероятности обострения ревматизма в весенне-осенние периоды, а также после перенесенных интеркуррентных инфекций (вместе с антибиотиками).
Ацетилсалициловую кислоту применяют по 1 г 3–4 раза в сутки после еды 1–3 месяца и более при нормальной переносимости и при соблюдении контроля над побочными эффектами.
Успешному применению производного индолуксусной кислоты – индометацина при ревматизме уже более 20 лет. Он оказывает выраженный лечебный эффект: исчезают субъективные симптомы кардита (кардиалгии, сердцебиение, одышка) уже к 8—10-му дню терапии, а объективные признаки – к 14—16-му дню. Еще быстрее происходит исчезновение полиартрита и полисерозита.
При лечении ревматизма имеет значение сочетание трех основных этапов: стационар – поликлиника – курорт.
В стационаре осуществляют лечение препаратами, перечисленными выше. После уменьшения активности ревматизма и нормализации состояния больного переводят на II этап – лечение в ревматологическом санатории.
Основная цель этого этапа – продолжение лечения нестероидными противовоспалительными препаратами, которые индивидуально подбирают в стационаре, аминохинолиновыми производными, бициллином-5, реабилитация.
III этап включает диспансерное наблюдение и профилактическое лечение. Это осуществление лечебных мероприятий, направленное на заключительную ликвидацию активного течения ревматического процесса; проведение симптоматического лечения расстройства кровообращения у пациентов с пороком сердца; решение вопросов реабилитации, трудоспособности и трудоустройства; осуществление первичной профилактики ревматизма и вторичной профилактики рецидивов заболевания.