Здоровое сердце. Издание XXI века | Страница: 10
- Georgia
- Verdana
- Tahoma
- Symbol
- Arial
В многочисленных исследованиях с участием различных групп населения контролирование ХС ЛНП («плохого» холестерина) оказалось наиболее эффективным из всех способов уменьшения сердечно-сосудистого риска. При повышенном уровне ХС ЛНП рекомендации определяют соответствующий целевой уровень с учетом наличия у пациента болезней сердца, атеросклероза, диабета или иных серьезных факторов риска. К таким факторам риска относятся курение, гипертония (повышенное кровяное давление), низкий уровень ХС ЛВП («хорошего» холестерина), случаи преждевременной ишемической болезни сердца в семье, мужской пол и возраст (см. табл. 2.1). Факторы риска, обусловленные образом жизни, в том числе ожирение, низкая физическая активность и неправильное питание, также играют немаловажную роль в развитии болезней сердца, равно как и новые факторы риска, в частности связанные с воспалением. Меры по коррекции данных факторов риска помогут уменьшить риск развития сердечных заболеваний, а также других осложнений атеросклероза, таких как инсульт или атеросклероз периферических сосудов.
Таблица 2.1. Ведущие факторы риска ишемической болезни сердца помимо ХС ЛНП
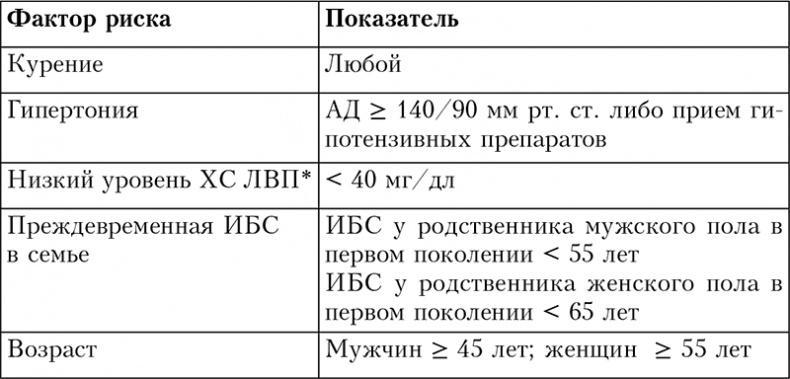
* ХС ЛВП ≥ 60 мг/дл считается «негативным» фактором риска, исключающим один пункт из общего риска.
При наличии двух или более факторов риска врач будет определять ваш десятилетний риск инфаркта миокарда, используя так называемую Фрамингемскую шкалу. Она была разработана на основании данных продолжающегося до сих пор масштабного исследования «Framingham Heart Study», в рамках которого ведется наблюдение за большой группой жителей города Фрамингем, штат Массачусетс, и их потомков в целях установления факторов риска, которые создают предрасположенность к развитию болезней сердца.
Важно помнить, что Фрамингемская шкала позволяет определить примерный риск и в первую очередь помогает врачам установить, насколько низким должен быть ваш уровень ХС ЛНП с учетом ваших факторов риска. Низкий результат необязательно говорит о том, что вы не подвержены болезням сердца, равно как и высокий результат не означает, что они непременно у вас разовьются. Например, в исследовании JUPITER большинство сердечно-сосудистых случаев произошло у испытуемых с риском ниже среднего. По Фрамингемской шкале риск инфаркта миокарда в ближайшие десять лет у этих людей составлял всего 5–10 %, тем не менее они перенесли хотя бы один сердечный случай за двухлетний период наблюдения. Если ваш риск по Фрамингемской шкале оказался высоким, не отчаивайтесь. Существует много способов уменьшить вероятность развития ишемической болезни сердца. Если ваш риск оказался низким, вам все равно следует всерьез задуматься о том, как и впредь защищать себя от сердечных заболеваний.
Наверняка вам уже знакомы многие меры профилактики: не курить, больше двигаться, правильно питаться, при необходимости похудеть и принимать препараты, назначенные врачом. В данной главе будут разъясняться научные и медицинские факты, лежащие в основе этих рекомендаций, чтобы вы четко понимали, почему и как ваши действия могут замедлить или даже обратить вспять атеросклеротический процесс. Более того, вы узнаете, как взаимосвязаны различные факторы риска и почему у одного человека они имеют тенденцию присутствовать во множественном числе. Данные знания имеют ключевое значение для внесения в образ жизни стратегических изменений, которые на многих уровнях принесут пользу вашей сердечно-сосудистой системе. Кроме того, мы рассмотрим некоторые медицинские препараты, которые может назначить врач для коррекции факторов риска.
Немодифицируемые факторы риска
Начнем с факторов риска, не поддающихся коррекции. Хотя данные факторы изменить или устранить нельзя, ослабить их негативное воздействие все-таки можно (отчасти за счет коррекции модифицируемых факторов риска).
ИБС в анамнезе
Наличие в анамнезе ИБС или другой формы атеросклеротического поражения сосудов, в том числе стенокардии, инфаркта миокарда, инсульта, атеросклероза периферических сосудов, аневризмы брюшной аорты или атеросклероза сонной артерии, значительно повышает риск будущего коронарного события. По статистике Американской ассоциации сердца, в течение пяти лет после первого сердечного приступа 15 % мужчин и 22 % женщин в возрасте 45–64 лет переносят повторный приступ, а 2 % мужчин и 6 % женщин переносят инсульт. Одна из причин повышенного риска очевидна: если в какой-то крупной артерии атеросклероз развился до такой степени, что начал вызывать симптомы или спровоцировал коронарное событие, вероятнее всего, он влияет на кровоток в других артериях организма. Операции стентирования или шунтирования при сердечных приступах восстанавливают кровоток только в наиболее поврежденных артериях (более подробно о методах лечения ишемической болезни сердца читайте в главе 5). Без кардинальных изменений образа жизни и приема медикаментов атеросклероз может распространиться на другие сосуды и стать причиной повторного коронарного события. Кроме того, инфаркт миокарда повреждает сердечную мышцу и ослабляет ее сократительную способность, что повышает вероятность развития сердечной недостаточности, внезапной сердечной смерти и других нарушений в работе сердечно-сосудистой системы.
При лечении пациента с ИБС цель врача состоит во вторичной профилактике, т. е. в предотвращении повторного коронарного события. Главная задача – добиться уровня ХС ЛНП хотя бы ниже 100 мг/дл, а предпочтительнее ниже 70 мг/дл. Анализ клинических исследований показывает, что пациенты с ИБС в анамнезе чувствуют себя гораздо лучше после снижения уровня холестерина в крови. В очень важном исследовании 4S, в котором участвовали представители обоих полов, имеющие в анамнезе стенокардию и перенесенный сердечный приступ, снижение холестерина при помощи симвастатина («Zocor») в течение пяти лет на 30 % уменьшило риск повторного коронарного события и смерти. Пациенты с ишемической болезнью сердца не должны недооценивать преимущества максимального снижения уровня холестерина. Даже у людей со средним его показателем, перенесших сердечный приступ, снижение уровня холестерина с помощью статинов уменьшает риск повторного сердечно-сосудистого события примерно на 20–25 %.
Если вы страдаете ишемической болезнью сердца, старайтесь снижать уровень холестерина с помощью правильного питания, физической активности и соответствующих медикаментов, чтобы защитить свои здоровье и жизнь. Обратите особое внимание на другие факторы риска, модифицируемые, о которых речь пойдет позже в данной главе.
Возраст
Риск развития атеросклероза с возрастом увеличивается. Отчасти это происходит потому, что другие факторы риска, такие как гипертония, уровень холестерина и избыточный вес, тоже с годами имеют тенденцию усугубляться. Неблагоприятное воздействие факторов риска накапливается на протяжении жизни, поэтому, например, у человека, пятьдесят лет жившего с повышенным уровнем холестерина в крови, сосуды повреждены гораздо больше, чем у двадцатилетнего юноши. По этой при чине профилактику ишемической болезни сердца, т. е. контролирование факторов сердечно-сосудистого риска, особенно уровня ХС ЛНП, следует начинать как можно раньше. Уровень ХС ЛНП у новорожденного составляет примерно 50 мг/дл. Исследования показывают, что у людей с низким уровнем ХС ЛНП в детстве и молодости, обусловленным генетическими факторами либо образом жизни, с меньшей вероятностью разовьются атеросклероз и ишемическая болезнь сердца в более зрелом возрасте. Например, в ходе одного исследования было установлено, что афроамериканцы с определенной разновидностью одного гена, обеспечивающей уровень ХС ЛНП в среднем на 28 % ниже, чем в целом по популяции, подвержены на 88 % меньшему риску возникновения ишемической болезни сердца. Люди, не имеющие данной разновидности гена, могли бы добиться такого же снижения риска путем поддержания низкого уровня ХС ЛНП на протяжении всей жизни.